眼科一般

目が見えづらいだけで、日常生活、運転、仕事に大変な支障を来します。眼科一般では、近視・遠視・乱視といった物がぼやけて見える状態、かすみ目・充血・目のかゆみといった気になる症状などを診察します。
その他眼について気になる事がありましたら、是非我々になんでもご相談ください。 特に眼は加齢により問題が発生しやすくなりますので、40歳を過ぎましたら一度当オロロンライン眼科で検診を受けることをお勧めします。 「現在特に症状が無いけれど、目の検査を受けてみたい」という方は予約不要の『眼科ドック(自費)』をお勧め致します。
他にも以下に示すような病気や治療法などがあります。
日帰り白内障手術
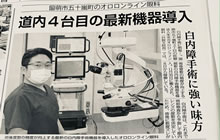
当院の白内障手術は、入院せずに日帰りで受けられます。手術の手順としては、点眼による麻酔(目に痛い注射する訳ではありません) を行った後、まず濁った水晶体を超音波で砕きながら取り出します(旭川市も含めた岩見沢以北の道北地区で2台目に導入された最新の手術機器(Alcon社:センチュリオン)を用いた超音波水晶体乳化吸引術)。 続いてコンタクトレンズよりも小さな「眼内レンズ」を入れます。
眼内レンズは、全道5台目導入のARGOSという最新鋭機器(2023年2月時点)で術前に精密測定して計算された眼内レンズを挿入します。
手術は特別な場合を除き、上述した点眼による局所麻酔で行われます。所要時間ですが、手術自体は基本的に10~15分ほどで終わります。手術前後の準備を合わせても20分ほどです。
手術中は、メスや器具が目の前で見える事はありませんので恐ろしくありません。
なぜかと言いますと、手術中は眩しい顕微鏡下での手術となるため、『眩しくて何も見えなかったから、恐ろしくなかった』とおっしゃる患者様が大多数です。
基本的には片眼ずつ期間を空けて2回に分けて行います。両眼同時に同日中に施行する事も可能です。両眼同時に行う場合は、術後に眼帯をせずに、透明な保護メガネを装用しますので歩行して帰宅する事が可能です。
*注1* ①最高度に成熟した白内障、②通常の白内障手術では一度の手術で完治させられる可能性が高くない程度の、難しい合併症が予想される白内障、③白内障は通常レベルであるが、全身的な合併症のため、局所麻酔下での手術に高いリスクが予想される場合は、提携している留萌市立病院や札幌・旭川市の高次医療機関及び旭川医科大学へご紹介する事ができますので、まずは一度ご相談下さい。
*注2* 当院は日帰り手術ですが、日帰りは心配であるという患者様も手術難易度に関わらず、留萌市立病院へ紹介し入院下での加療をお願いする事が可能です。入院希望の方も、まずは一度ご相談下さい。
*注3* 『老眼も改善させる遠近両用の多焦点眼内レンズ』を用いた日帰り手術も可能です。道内でも有数の最新鋭の機器を用いて手術を行っております。総件数は207件(2023年2月時点)。詳しくは本ホームページの『多焦点眼内レンズ選定療養』のページをご覧下さい。
飛蚊症
明るい無地の壁や雪道、空などを見た際に蚊や糸くずのようなものが飛んでいるようにみえる現象です。雲や墨が流れたものが見えるケースもあります。網膜裂孔・網膜はく離・眼底出血・生理的な硝子体混濁などが原因として考えられます。
高齢で近視の方に多く見られますが、若い方や近視ではない方でも発症する事があります。
まれに上述の網膜剥離の前駆症状であることがあり、注意が必要です。早期であれば、大手術までに至らずに、日帰りのレーザー治療で事なきを終えられるケースがございます。
いずれも早期に治療する必要がある症状ですので、飛蚊症が出てきたり増えたりした場合には速やかに眼科を受診しましょう。
診察では眼底検査を行います。この時、瞳を大きくする目薬を用いますため、しばらくの間(2~3時間)見えづらくなりますので車や自転車での来院の場合は、控えて下さるか、運転手を付けて来院されるか、診察後に数時間お時間に余裕を持ってご来院下さい。
流涙症(涙目)
涙で視界がぼやけたり、目ヤニがたまりやすいという症状を言います。黙っていても涙がこぼれ落ちる、ティッシュで拭かねばならない時は、是非一度ご相談下さい。
原因のひとつとして涙の出口の通りが悪くなるというものがあります。
涙は涙腺という上まぶたの外側にある所から出て、目頭の上下にある出口(涙点)から出ていきます。そのため、出口やその奥(涙道)が詰まったり、詰まりかけると行き場を失って溜まったりこぼれたり、目ヤニになったりします。
近年多いのは、いわゆる乾き目(ドライアイ)のせいで、逆に涙が多く出てしまう患者様が多くなっています。
これは、診察をすることで分かりますし、上述の涙の出口が詰まる病気とは、目薬の内容が変わります。
自分の涙目がどちらのタイプであるのか、診察ではっきりさせる事で、症状改善の近道となります。是非一度ご相談下さい。
ちなみにアレルギーもこの症状を引き起こす事があります。
他にも初期の白内障や涙の分泌に係る神経(三叉神経)に異常が起きているケースもありますので、眼科での検査をお勧めします。
ドライアイ

涙の減少や涙の異常が原因で起こる目の乾燥のため、眼球表面の保護が不十分となり、角結膜上皮障害が発生する症状です。患者様の訴えで一番多いのは、『なんか、目がしぶい』です。
ドライですので「目が乾いた感じ」がするのですが、他に「目がゴロゴロする」「目に不快感がある」といった自覚症状になる事もあります。(目ではなく鼻や口の渇きを訴えられるケースもあります)
部屋の湿度が低下する秋冬に多く見られますが、エアコンでも部屋が乾燥するケースがあり、夏に症状を訴えられる方も居ます。
その他コンタクトレンズや、アレルギー性結膜炎等が原因となっている事もあります。
パソコン等のモニターを長時間見る作業をされる方も発症しやすいと言われます。
またこうしたドライアイが原因で目がピクピクする『眼瞼痙攣』を発症することもあります。
治療ではドライアイ対応の人工涙液や薄めた血清を点眼したり、涙点という涙の出口(目をお風呂に例えれば、蛇口ではなく排水口のほうです)を塞いで涙が流れ去ってしまうのを防ぐ処置を日帰りで行います。
その他、フレームにフードがついた眼鏡で眼が乾燥するのを防いだり、日常過ごす部屋に加湿器を設置するといった対処も有効です。
老視(老眼)

目の老化現象によって起きる症状です。一般的には、平均42歳で発症する事が知られております。
水晶体の弾力性低下や、ピント調節を行う毛様体筋の衰えにより、近くの物にピントを合わせにくくなった状態です。
また、その状態で目を使用することで肩こりや疲れ目、頭痛などの症状が出る方もいます。
適切な眼鏡(メガネ、遠近両用コンタクトレンズ)を装用するだけで、見え方が良くなり眼精疲労も軽減しますので、ご相談下さい。 既に白内障も進行している場合は、『老眼も改善させる多焦点眼内レンズを用いた白内障手術』をすることも当院では可能です。
眼精疲労

眼を酷使することで、眼の痛み・眼のかすみ・まぶしさ・充血といった目の症状や、頭痛・肩こり・吐き気などの目以外の症状が現れ、寝たり休んでも回復しきれず症状が残る状況を言います。
特に、スマートフォンやパソコンなどを使用する方は要注意です。
度の合わない眼鏡をかけたり、老眼の初期で老眼に気付かず近いものを見続けるといった事で、本人は眼を酷使したつもりは無くても症状が出る事があります。
緑内障や白内障といった病気の自覚症状として現れることもありますし、目以外に原因があるケース(全身疾患・環境・心因性等)もありますので、眼科を受診して原因を特定することをお勧めします。当院には眼精疲労の点眼や内服薬もございます。
アレルギー性結膜炎
結膜炎は結膜(眼の白目の部分)が炎症を起こし、目のかゆみや腫れ、充血を伴った症状を言います。
原因としてウィルスや細菌が原因の感染症である結膜炎とアレルギーが原因の結膜炎があり、後者を「アレルギー性結膜炎」と言います。
これは花粉症や食べ物アレルギーと同様の、免疫機能が過剰に反応する事で起きる症状です。
原因物質としては花粉・ハウスダスト・ペットの毛・コンタクトレンズの汚れの他、女性では睫毛の育毛剤・パーマ液やアイシャドーなどの化粧品が考えられます。
緑内障

緑内障は、我が国の中途失明の第1位です。『緑』という字が付く病気ですが、目が緑色になる病気ではありません。眼球の奥にある視神経が損傷して視野が欠けてしまうという症状が出て、放置すると失明につながる危険な病気です(*1)。
主な原因は眼球内の圧力(眼圧)の上昇ですが、正常眼圧緑内障という眼圧が正常なのに発症するケースが日本人に最も多いケースであり、『正常な眼圧だから、緑内障では無い』という事になりませんので精密検査が重要です。
しかも最近、日本緑内障学会で行った大規模な調査(多治見スタディ)によると、40歳以上の日本人における緑内障有病率は、5.0%であることが分かりました。つまり40歳以上の日本人には、20人に1人の割合で緑内障の患者さんがいるということになります。眼は2つあるため、視野の欠けはすぐに気づくことができない事が多く、注意が必要です。目の痛みや、目の疲れ、頭痛や眼が重く感じるといった自覚症状が出る事もあります。
通常は慢性的に症状が気付かぬうちに進みます。
なお、急性の緑内障(閉塞隅角緑内障)の場合、緊急の治療が必要です。眼痛だけでなく頭痛、腹痛、吐き気や嘔吐などの症状が出る事があり、頭痛で内科や脳神経外科にかかって治療を受けている間に失明してしまう事もあります。
視野の欠けを治療により回復する事はできません。
治療によって実現できるのは進行を遅くしたり止める事だけです。
そのため、眼科での早期発見・早期治療が望まれます。
早期のうちは症状に気付きにくい病気ですので、年に一度は眼科で眼圧測定や視野検査を受ける事をお勧めいたします。
健康診断で指摘されましたら是非当院を受診下さい。
当院では、緑内障治療として通常の点眼治療の他、点眼薬の減量を目指した日帰りのレーザー治療(SLT:留萌宗谷管内で唯一(2023年2月時点))や日帰りの低侵襲緑内障手術(MIGS:マイクロフックロトミー)が可能です。(2023年2月時点で113件(2022年全道10位:北海道の病院2022年より))。
(※1) 厚生労働省による研究報告(2009年)によると、中途失明(成人)の原因として第1位が緑内障(26%)、第2位が糖尿病性網膜症(21%)、第3位が網膜色素変性症(9%)となっています。
糖尿病網膜症
糖尿病の合併症の一つで、最も恐れられているものです。毎年3000人以上が失明していると言われ中途失明原因の第2位となっています。糖尿病は血管に負担をかけるため、細かい血管の多い目や腎臓に合併症が出やすい傾向があります。
眼では出血や血管の詰まり、異常な血管(新生血管)の発生などにより、網膜にさまざまな障害が起こります。初期のうちは糖尿病自身の治療により進行を抑えたり、新生血管の発生を防ぐための日帰りレーザー治療などを行います。
進行してしまっている場合は手術が必要となります。遠方の病院で大手術にならないように、『地元で完結する治療』を目標にして日々注力しています。
初期のうちは自覚症状がほぼ無いため、糖尿病と診断された方で、『そう言えば今まで眼科にかかっていなかった』という方は眼科での定期的な検査を受けるようにしましょう。
加齢黄斑変性症
黄斑とは網膜の一部分で、ものを見る時に中心部分にあたる箇所を担当しているものです。 ここに障害が発生すると、視野の中心に異常が出ます。この重要な黄斑に老化による変化・変性が生じて起こる病気です。
初期のうちは視野の中心部だけゆがんで見えます。症状が進むと真ん中が黒くなって見えなくなります。 視野の真ん中に穴があるような状態のため、字が読めなくなりますし、運転免許の更新も出来ません。 さらに色が分からなくなるという症状が出るケースもあります。
加齢黄斑変性症には進行が遅い代わりに有効な治療法が無い萎縮型と、進行は早く失明原因にもなりますが、治療法がある滲出型があります。
当院では、大学病院レベルの検査機器(OCTAngiography)を用いた診断と日帰りでの抗VEGF薬(ルセンティス、アイリーア、ベオビュー)硝子体注射治療を実施し、遠方の大病院に行かなくても留萌で高度な治療を実践しておりますので、ご相談下さい。
網膜静脈閉塞症(BRVO、CRVO)
網膜の血管が詰まるなどの理由で出血を起こすもので、出血した場所によっては視力が急激に低下する症状が出ます。(例:ある日朝起きたら、片目が見えづらいなどの症状です)
動脈硬化や高血圧、糖尿病の合併症として現れる事が多くありますが、いずれにも該当しない方が発症することもあります。
治療法としては、硝子体内注射・レーザー治療を使い分けて対応します。
投薬の場合、動脈硬化・高血圧・糖尿病の治療で同じ効果の薬が使われている事があり、重複しないよう注意が必要ですので、お薬手帳を忘れずご用意ください。
網膜剥離
網膜が剥がれる病気です。網膜が剥がれると、剥がれた部分は光や色を感じなくなるため、視野の一部が欠けます。そのまま放置すると剥離が拡大して失明しますので、早急な治療が必要です。
原因としては目の老化や、目の打撲など様々です。一番多いのは網膜に穴があき(網膜裂孔)、そこから硝子体の水分が入り込んで網膜が剥がれる(裂孔原性網膜剥離)です。
初期症状として飛蚊症が出る事があります。また目を閉じても視野の端のほうに光が走る光視症が出る事もあります。いずれも急に症状が拡大している場合は網膜剥離を疑う必要があります。
なお、網膜剥離は痛みを伴わないので、「痛くないから大丈夫」という判断はせず、眼科で検査を受けるようにしましょう。早期であれば、日帰りレーザー治療で完治できる場合が多いです。
レーザー治療
網膜の疾患に対して瞳孔からレーザー光を照射して進行の抑制や治療を行います。
これは光凝固治療と言い、主に網膜裂孔・剥離や糖尿病性網膜症が対象です。
網膜以外では緑内障の治療で眼圧を下げる目的で房水の流出を促進するために行う治療もあります。
また当院の特徴として、留萌・宗谷管内で唯一の緑内障レーザー治療(SLT)を有し、眼圧を下げる非侵襲的な5分程度で施行できるレーザー治療も可能です(治療実績200件。2023年2月現在)。このSLTレーザー治療は散瞳しませんので、術後自身で運転して帰ることが可能です。各種レーザー治療も全て日帰りです。
眼鏡合わせ

最近視力が下がってきた。それで街の眼鏡屋さんでメガネを作る。
そうされる方も多いと思いますが、当院では眼鏡屋さんに行く前に眼科での眼鏡合わせをお勧めします。それは眼科で視力低下の原因を確認してから眼鏡を作るのが良いと言えるためです。
視力低下の原因は多種多様であり、治療を要する場合もありますし、治療することで眼鏡は不要となる事もあります。
コンタクトレンズ

コンタクトレンズは適切な管理が必要な「高度管理医療機器」です。そのため、必ず眼科にて検査と処方、そして利用法の指導を受けるようにしましょう。
正しい利用法を守らない、それどころか利用法を知らないという状態でコンタクトレンズを使う事は、眼の病気の原因になります。
ネットでは「眼科に行くのは面倒だし通販で買った方が安い」「適当に使うと角膜とかの障害が出ると言うけど、どうせ本人が気付かない程度の事だから、それより安さが大事」という論調が見られますが、あなたの眼は使い捨ての出来る部品ではありません。
最初は小さな自覚症状の無い障害でも、そのまま続けていれば、大きな症状になります。
お金を惜しんで後から治療が必要になって治療費がかかったら、そちらのほうが「高額」でしょう。
そもそも、目の状態や職場環境等によってはコンタクトレンズの利用が向いていない事もあります。
角膜結膜等に疾患が見つかると、治療しないとコンタクトレンズは使えません。医師の指示に従えない場合は、コンタクトレンズ処方を行うことができません。
レンズの装着でアレルギーが強く出る方も使えないことがあります。
乾燥環境や粉塵・薬品が目に入りやすい生活環境の方も不適当となります。
また普段飲んでいる薬がある方も影響がある事がありますので、眼科医に相談するようにしましょう。
小児の近視抑制治療

小学中学年以降から近視の進行は強くなります。スマホやゲーム、動画など近くを見る機会が多いことや屋外で遊ぶことが少なくなり、日光に当たる時間が減ったことで今の親世代よりも近視になりやすいといわれています。
近視が進行すると裸眼視力が低下するのはもちろんのこと、将来的に網膜剥離・緑内障・近視による新生血管などの重篤な眼病のリスクが増加します。
当院では、眼鏡合わせの他に近視抑制治療に注力し①特殊な眼鏡(マイオキッズレンズ)の処方箋(近視抑制効果10%)、②自費でのマイオピン点眼治療(近視抑制効果60%)などがあり、現在100名以上の方がマイオピン点眼を使用しています(留萌宗谷管内では当院のみ。2023年2月現在)

眼瞼下垂(がんけんかすい)の手術
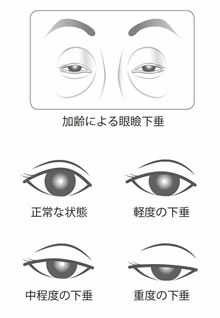
眼瞼下垂はまぶたが下がってきて見にくくなる病態です。運転がしにくかったり、いつも眠たそうに見えたり、 眼精疲労の他、肩こりや頭痛の原因になることもあります。
重篤なものでなければ当院で保険診療での日帰り手術(両眼同時でも約30分程度)が可能ですのでお気軽にご相談下さい。(2023年2月時点での瞼手術の実績は450件以上です。)





